- Препарат Пропофол
- Что из себя представляет препарат Пропофол
- К какой группе препаратов относится Пропофол
- Как препарат действует на организм
- Сколько действует Пропофол
- Сколько времени Пропофол выводится из организма
- Последствия и побочные действия
- Рекомендованная доза Пропофола
- Возможны ли аллергические реакции на лекарство
- Применение пропофола
- Противопоказания к применению Пропофола
- Аналоги
- Рекомендации пациентам после хирургической операции
Препарат Пропофол
Важнейший компонент лечения без боли – Пропофол. Он позволяет выполнить большой объем стоматологических действий за один прием. Методы антистресс-лечения подразумевают максимальный комфорт пациента: заснул в кресле, и проснулся с уже здоровыми зубами.
Что из себя представляет препарат Пропофол
Давайте разберемся, что это за лекарство – Пропофол. Это снотворный препарат ультракороткого действия, т.е. действует он практически только пока вводится (или пока присутствует в крови в достаточной концентрации). Способ введения – внутривенный.
Эффект Пропофола включает 2 важных составляющих – снотворную и амнезийную. Это значит, что под влиянием Пропофола человек засыпает и после пробуждение не помнит, что происходило во время сна. Обезболивающего эффекта Пропофол не дает, поэтому его обязательно комбинируют с анальгетиками.
Основное действующее вещество Пропофола – 2,6-диизопропилфенол. Его основной плюс в том, что он имеет такую же эффективность, как некоторые другие, применявшиеся ранее препараты, но при этом более безопасен, дает более легкий выход из наркоза и меньшее количество побочных эффектов.
Вещество нерастворимо в воде, поэтому применяется в виде водной эмульсии масел, в которых растворен действующий компонент (в настоящее время – соевое масло). На вид представляет собой белую жидкость, напоминающую молоко.
К какой группе препаратов относится Пропофол
Пропофол относится к средствам, назначением которых является наведение и поддержание общего наркоза, а также седация при искусственной вентиляции легких. Химически Пропофол (точнее его главное действующее вещество диизопропилфенол) представляет собой молекулу фенола с присоединенными к ней двумя изопропиловыми группами. Он не входит в группы барбитуратов или опиоидов, не является наркотическим средством, поэтому ему не свойственны тяжелые побочные эффекты препаратов из этих групп.
Как препарат действует на организм
Механизм действия Пропофола пока еще изучен не до конца. Его основное действие связывают с тем, что он усиливает и продлевает действие ГАМК (гамма-аминомасляной кислоты) – аминокислоты, выполняющей в ЦНС роль тормозящего нейромедиатора, ответственного за успокоение, расслабление и сон.
При введении Пропофол начинает действовать практически сразу – он моментально проникает в головной мозг и вызывает быстрое наступление сна. Далее через внутривенный катетер вводится поддерживающая доза препарата. Анестезиолог, с помощью специального оборудования контролирует глубину сна, дозировку поступающего лекарства, дыхание пациента, насыщение крови кислородом, давление и частоту сердечных сокращений. После окончания лечебных процедур подача Пропофола прекращается, и пациент спустя 5-10 минут просыпается как от обычного сна.
Сколько действует Пропофол
Продолжительность действия Пропофола зависит от дозировки и продолжительности его введения. Он очень быстро метаболизируется, поэтому для сохранения снотворного эффекта его надо постоянно вводить в кровь для поддержания терапевтической концентрации. После прекращения его подачи концентрация препарата в крови падает очень быстро и наведенный сон пропадает уже спустя несколько минут.
Сколько времени Пропофол выводится из организма
Выведение Пропофола происходит через его расщепление в печени с образованием инертных метаболитов и дальнейшее удаление через почки. В неизмененном виде выводится лишь 1-2 % пропофола. Время выведения половины содержащегося вещества зависит от длительности его введения.
Дело в том, что в разные ткани вещество проникает неравномерно. В самом начале введения препарата (пока он проник только в ткани напрямую снабжаемые кровью через крупные артерии) для того, чтобы его концентрация упала вдвое после прекращения подачи – требуется от 1 до 8 минут.
Если Пропофол вводится в течение 8 часов, то он успевает проникнуть во все ткани организма, поэтому при прекращении подачи он начинает поступать в кровь из тех тканей, в которые он проникал медленно на протяжении всех этих часов, и поэтому тот же период его полувыведения уже увеличивается до 40 минут. Полностью препарат выводится из организма через несколько часов.
Последствия и побочные действия
Препарат является более безопасным, чем многие его ранее применявшиеся аналоги. Тем не менее у него тоже есть сопутствующие действия. К побочным эффектам Пропофола относят:
- артериальную гипотензию (снижение давления),
- брадикардию (замедление сердечного ритма),
- угнетение дыхательной функции (вплоть до кратковременного апноэ).
В редких случаях могут возникать судороги, аллергические реакции, после пробуждения – тошнота, рвота, головная боль. У подавляющего большинства пациентов реакция на Пропофол совершенно нормальная.
Для минимизации побочных эффектов назначать Пропофол врач должен на основе предварительных анализов, которые должны выявить, насколько безопасным для конкретного пациента является применение этого препарата.
Кроме того, избежать возможных в редких случаях осложнений помогает постоянный контроль состояния пациента под наркозом и наличие в клинике реанимационной аппаратуры, в т.ч. аппарата для искусственной вентиляции легких.
Вред Пропофол может нанести только в ситуации превышения допустимых дозировок. Но при условии грамотного назначения препарата и оснащенности анестезиолога всеми необходимыми для контроля средствами возникновение такой ситуации исключено.
Рекомендованная доза Пропофола
Дозировка Пропофола зависит от возраста, массы тела, различных индивидуальных особенностей. Начальная дозировка для введения пациента в сон для среднего взрослого составляет примерно 40 мг в течение каждых 10 секунд, или 2-2,5 мг/кг собственного веса. Для детей старше 8 лет применяются примерно такие же дозировки, для более младших – возможны более высокие дозы.
Поддерживающая дозировка для сохранения наркоза составляет 4-12 мг/кг/ч для взрослых и 9-15 мг/кг/ч для детей.
Возможны ли аллергические реакции на лекарство
Аллергия на Пропофол – вполне реальная вещь. Необходимо знать, что на сам основной действующий компонент (диизопропилфенол) аллергическая реакция встречается крайне редко. Но в состав препарата входят дополнительные ингредиенты – соевое масло и фосфолипиды яичного желтка. Поэтому при наличии аллергии на куриный желток и сою от применения препарата, скорее всего, придется отказаться.
Применение пропофола
Медикаментозный сон при стоматологическом лечении применяют в нескольких случаях. В первую очередь, это стоматофобия – патологическая боязнь лечения зубов. Это не просто страх, с которым может справиться взрослый волевой человек. Как правило, это целый ряд непроизвольных нервных и физиологических реакций, которые человек не может контролировать.
Кроме того, длительная сложная операция даже при отсутствии боли нередко вызывает стресс и ухудшение физического состояния – повышенную нагрузку на сердце и сосудистую систему, обострение хронических заболеваний и т.п.
Поэтому показания к применению Пропофола включают:
- стоматофобию,
- долгие операции с высоким уровнем травматизма,
- повышенная восприимчивость к боли,
- невозможность установить контакт с врачом у некоторых пациентов.
Препарат применяется для введения в медикаментозный сон как взрослых, так и детей, причем даже детский возраст до 1 года не является препятствием.
Противопоказания к применению Пропофола
Препарат можно применять не всем. Абсолютными противопоказаниями для применения Пропофола являются:
- наличие аллергии на компоненты препарата,
- детский возраст до 1 месяца.
При беременности также применять Пропофол не рекомендуют, т.к. он проникает через плацентарный барьер. В период кормления допускают применение лекарства при условии, что в течение нескольких часов после применения препарата женщина кормить не будет.
Относительные противопоказания для Пропофола:
- серьезные заболевания сердечно-сосудистой системы,
- болезни органов дыхания,
- патологии печени и почек,
- анемия,
- эпилепсия,
- нарушения липидного обмена.
Во всех этих случаях необходима консультация профильного врача. При устойчивой ремиссии заболевания, при отсутствии конфликта Пропофола с принимаемыми пациентом лекарствами и некоторых других обстоятельствах, врач может разрешить применение Пропофола.
Аналоги
Пропофол может при необходимости заменяться другими препаратами похожего действия. Аналоги Пропофола из группы наркозных неингаляционных средств:
Эти средства оказывают сравнимым по механизму и результатам действие (стимуляция ГАМК и подавление возбуждающих нейромедиаторов), но необходимо иметь в виду, что почти все они обладают более тяжелыми побочными действиями и дают более сложный выход из наркоза (сонливость, головная боль, спутанность сознания, галлюцинации и т.п.) по сравнению с Пропофолом. Кроме того, не все из них можно применять в детском возрасте.
Из ингаляционных аналогов Пропофола хорошо себя зарекомендовал Севоран. Этот препарат оказывает такое же влияние, немного более эффективен и безопасен, но это газ и способ его введения менее удобен – ингаляция.
Пропофол на данный момент является самым удачным препаратом для антистресс-лечения в стоматологии, широко применяемым как для взрослых, так и для детей всех возрастных групп.
Источник
Рекомендации пациентам после хирургической операции
Вы проснетесь в палате реанимационного отделения. Анестезиолог и медсестра/медбрат будут следить за температурой вашего тела, пульсом, артериальным давлением и другими показателями. Во время операции Вам могут ввести катетер в мочевой пузырь для отслеживания количества выделяемой мочи. Вам также установят плевральную дренажную трубку, подсоединенную к дренажному устройству. После операции в течение первых часов/суток ваш голос может слегка отличаться от обычного, это нормально. Вы можете остаться в реанимационной палате в течение одних или нескольких суток, в зависимости от вашего состояния после операции. Затем вас переведут в палату на хирургическом отделении, где Вы лежали изначально.
Часто задаваемые вопросы
Буду ли я испытывать боль после операции?
Вы будете испытывать болевые ощущения после операции, это нормально. Ваш лечащий врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать обезболивающие лекарства по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Обезболивание крайне необходимо для того, чтобы вы могли откашливаться, глубоко дышать, а также вставать с постели и ходить. Помните, что прием обезболивающих препаратов может привести к возникновению запоров (задержка стула в сроке более 2-3 дней). В случае возникновения запора обратитесь к лечащему врачу. При выписке ваш лечащий врач даст рекомендации о приеме обезболивающих препаратов.
Что такое плевральный дренаж и зачем он мне?
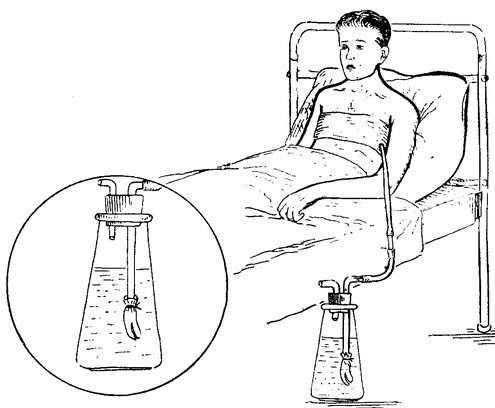
Плевральная дренажная трубка представляет собой гибкую трубку для отвода крови, жидкости и воздуха, скапливающихся в плевральной полости после операции. Эта трубка устанавливается между ребрами в пространство между грудной клеткой и легкими (см. рисунок 1).
Плевральный дренаж и плевральная банка.
Сроки дренирования плевральной полости индивидуальны для каждого пациента. Удаление плеврального дренажа производится лечащим врачом при соблюдении 2х условий: 1) количество выделяемой жидкости не превышает 200мл/сутки 2) отсутствие поступления воздуха по дренажу
Почему важно ходить после операции?
Ходьба помогает предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например, пневмонии. Во время пребывания в больнице в послеоперационном периоде постарайтесь поставить себе задачу ежедневно проходить по 1,5-2км.
Смогу ли я принимать пищу после операции?
Вы постепенно вернетесь к привычному рациону питания, когда будете к этому готовы. Ваш лечащий врач предоставит вам дополнительную информацию.
Могу ли я принимать душ?
Вы можете принять душ через 48 часов после удаления плевральной дренажной трубки. Теплый душ расслабляет и помогает уменьшить мышечную боль. Старайтесь избегать контакта раны с водой, до момента ее полного заживления. В случае если вы все же намочили повязку – обратитесь к своему лечащему врачу для смены повязки.
Когда ко мне смогут прийти посетители?
Посетители могут навещать вас, как только вас переведут из реанимационной палаты на хирургическое отделение. Часы, в которые разрешено посещение вы можете узнать у вашего лечащего врача на отделении.
Когда меня выпишут из больницы?
Продолжительность вашего пребывания в больнице зависит от многих факторов, например, от вида перенесенной операции и успешности восстановления. Вы будете оставаться в больнице до тех пор, пока ваш лечащий врач не посчитает, что вы готовы вернуться домой. Ваш врач сообщит вам, в какой день и в какое время вы можете ожидать выписки. Ваш врач скажем вам, если вам будет необходимо остаться в больнице дольше запланированного времени. Ниже приводятся примеры причин, по которым вам может понадобиться остаться в больнице на более длительное время:
- продолжительный сброс воздуха по плевральному дренажу;
- проблемы с заживлением послеоперационных ран;
- проблемы с дыханием;
- повышение температуры в послеоперационном периоде (38,0 °C) и выше.
Реабилитация после возвращения домой
Буду ли я чувствовать боль, когда вернусь домой?
Длительность присутствия болевых ощущений и дискомфорта в области операционного доступа у каждого человека разная и зависит от большого количества факторов. Так, болезненные ощущения после открытых операций будут более сильными и длительными нежели чем после видеоторакоскопических и роботических операций. У некоторых людей боли в области послеоперационной раны, ощущение стянутости или ломота в мышцах могут продолжаться в течение 6 месяцев или дольше. Это не означает, что с вами что-то не так. Следуйте приведенным ниже рекомендациям. Принимайте обезболивающие лекарства в соответствии с указаниями врача и по мере необходимости. Позвоните вашему врачу, если назначенное лекарство не снимает боль. Не садитесь за руль и не употребляйте спиртные напитки, если вы принимаете рецептурное обезболивающее лекарство. По мере заживления послеоперационных ран боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут легкие обезболивающие средства, нестероидные противовоспалительные препараты: кетанов, ибупрофен (нурофен-экспресс), найз (нимисулид), ксефокам (лорнаксикам), диклофенак, а также другие препараты этой группы. Обезболивающие лекарства должны помочь вам по мере возврата к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять упражнения. Помните, что небольшое усиление боли при повышении уровня активности является нормальным. Следите за временем приема обезболивающих лекарств. Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема. Лучше принимать лекарство при первом появлении боли и не ждать ее усиления.
Как мне ухаживать за послеоперационными ранами?
После операции у вас останется несколько разрезов. Расположение разрезов будет зависеть от типа выполненной операции. Они будут выполнены в месте проведения операции и в месте стояния плевральной дренажной трубки. У вас может возникнуть некоторое онемение под и над разрезом, а также по ходу межреберья, где выполнен разрез. Вы также можете ощущать покалывание и повышенную чувствительность в зоне вокруг разрезов в процессе их заживления. Ко времени выписки из больницы послеоперационные раны начнут заживать.
Ежедневно меняйте повязку на ране и обрабатывайте рану с использованием кожных антисептиков/бриллиантового зеленого/бетадина (обратитесь к своему лечащему врачу для разъяснения принципов ухода за послеоперационными ранами).
При выписке вашим лечащим врачом будут даны рекомендации о сроках снятии швов с послеоперационных ран. Для этого вам необходимо будет обратиться к хирургу в поликлинику по месту жительства.
В случае если после выписки из стационара в ваших послеоперационных ранах появились выделения – свяжитесь с вашим лечащим врачом.
Чем мне следует питаться дома?
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам быстрее восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки.
Как я могу предотвратить возникновение запоров?
После операции ваш стул изменится. Возможны проблемы с опорожнением кишечника (отделением кала). Если можете, пейте по 8 стаканов (250-300 мл каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и сладкая газированная вода, выводят жидкость из организма. Для лечения запоров применяются как рецептурные, так и безрецептурные лекарственные средства. В случае возникновения запоров начните с 1 из следующих безрецептурных препаратов: Докузат натрия (Норгалакс) 100 мг. Принимайте по 3 капсулы один раз в сутки. Это средство размягчает стул и вызывает лишь незначительные побочные эффекты. Сенна 2 таблетки перед сном. Это стимулирующее слабительное средство, которое может вызывать спазмы.
Как я могу ускорить процесс восстановления?
Выполняйте физические упражнения не менее 30 минут в день. Это позволит вам окрепнуть, улучшит ваше самочувствие и будет способствовать выздоровлению. Включите в расписание вашего дня ежедневную прогулку. Подойдут просто прогулки по улице, ходьба на тренажерной дорожке. Если погода не очень подходит для пеших прогулок, можно провести время в торговом центре. В качестве тренировки подойдет также подъем по лестнице. Вернувшись домой продолжайте делать глубокую дыхательную гимнастику и упражнения, стимулирующие откашливание. Пейте жидкости, чтобы мокрота не была густой и легко отхаркивалась. Спросите у своего врача, сколько жидкости вам следует выпивать ежедневно. Для большинства людей это будет не менее 8–10 стаканов (объемом 250-300 мл) воды или других жидкостей (например, соков) в день. В зимние месяцы включайте в спальне увлажнитель воздуха. Соблюдайте инструкции по очистке этого устройства. Часто меняйте в нем воду. Избегайте контактов с людьми, у которых болит горло или наблюдаются симптомы простудных заболеваний или гриппа. Все это может стать причиной развития инфекции.
Не употребляйте спиртные напитки, особенно если вы принимаете обезболивающее лекарство.
Не курите. Курение сигарет всегда будет вредно для вашего здоровья. В период восстановления после операции оно особенно опасно. Курение приводит к сужению кровеносных сосудов. Это уменьшает количество кислорода, поступающего к ранам в процессе их заживления, что заметно замедляет процесс регенерации. Помните, если вы не в состоянии отказаться от курения самостоятельно, вы можете обратиться в «Центр помощи в отказе от табакокурения», расположенный на территории СПб НИИФ, связавшись с ними по горячей линии (+7 (812) 775-75-55).
Могу ли я вернуться к обычным делам?
Очень важно, чтобы после операции вы вернулись к своим обычным делам. Распределите их выполнение на весь день. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Выполняйте легкую работу по дому. По мере сил старайтесь вытирать пыль, мыть посуду, готовить простые блюда и выполнять другие дела. Занимаясь делами, задействуйте ту руку и плечо, со стороны которых проводилась операция. Например, мойтесь, расчесывайте волосы, доставайте вещи с полки шкафа именно этой рукой. Это поможет восстановить функции руки и плеча в полном объеме.
Вы можете вернуться к привычной сексуальной жизни, как только заживут послеоперационные раны, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Нормально ли чувствовать усталость после операции?
Обычно у человека после операции меньше сил, чем обычно. Продолжительность восстановления у всех разная. Повышайте активность с каждым днем по мере ваших возможностей. Всегда соблюдайте баланс между периодами активности и периодами отдыха. Отдых — это важный фактор вашего выздоровления. Возможно, вам потребуется некоторое время, чтобы вернуться к обычному режиму сна. Старайтесь не спать в течение дня. Вам также поможет душ перед сном и прием назначенных обезболивающих лекарств.
Когда я смогу водить машину?
Вы сможете снова сесть за руль после того, как: амплитуда движений руки и плеча, со стороны которых проводилась операция, восстановится в полном объеме; вы не будете принимать наркотические обезболивающие лекарства (которые вызывают у вас сонливость) в течение 24 часов.
Могу ли я лететь на самолете?
Не летайте на самолете, пока это не разрешит ваш лечащий врач, в первые месяцы после операции старайтесь воспользоваться другими видами транспорта или вовсе откажитесь от поездок на дальние расстояния.
Когда я смогу вернуться на работу?
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. Если для возвращения на работу вам необходима справка, обратитесь к вашему врачу.
Когда я смогу поднимать тяжести?
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. Обычно не рекомендуется поднимать ничего тяжелее обычного пакета с продуктами (5 кг) в течение как минимум 1 месяца после операции. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей. Это зависит от типа перенесенной операции.
К каким врачам мне нужно обратиться после операции?
Во время выписки из стационара ваш лечащий врач отдаст вам на руки выписной эпикриз с дальнейшими рекомендациями. В случае необходимости консультации каких-либо специалистов, в эпикризе будет это указано.
По каким вопросам стоит связываться с лечащим врачом?
Иногда в послеоперационном периоде пациента могут беспокоить следующие состояния:
- появилась или усугубилась одышка;
- отек грудной клетки, шеи или лица;
- резко изменился голос;
- повысилась температура (38,0 °C) или выше;
- резко усилилась боль, которая не проходит после приема обезболивающего лекарства;
- появилось покраснение или припухлость вокруг послеоперационной раны;
- появились выделения из послеоперационной раны, которые имеют неприятный запах, густую консистенцию или желтый цвет (похожие на гной);
- отсутствует стул в течение 3 дней или дольше;
- появились новые симптомы или физические изменения;
А также если у вас возникли любые вопросы или опасения, касательно вашего здоровья – свяжитесь со своим лечащим врачом.
Источник