- Заболевания почек при беременности: симптомы, диагностика, диета
- Частые проблемы с почками при беременности
- Симптомы проблем с почками у беременных
- Диагностика и лечение почек у беременных
- Что можно сделать
- Мочегонные препараты и снижение веса
- Что такое мочегонные препараты?
- Что за собой влечет применение мочегонных препаратов?
- Эффективность мочегонных препаратов против избыточного веса
- Как еще можно наладить водный баланс в организме
- Соли в моче. Норма и патология
- Причины появления солей в моче:
- Симптомы при солях в моче (кристалурии):
- Какие продукты провоцируют избыточное образование мочевых солей?
- Виды мочевых солей:
- Какой диеты придерживаться?
- Ураты в моче (уратурия)
- Оксалаты в моче
- Фосфатурия
Заболевания почек при беременности: симптомы, диагностика, диета
Во время беременности организм выдерживает увеличенную нагрузку – признаки патологий почек и мочевыделительной системы появляются даже у здоровых женщин. Справиться с этим помогает тщательное планирование беременности и наблюдение уролога, нефролога на весь период вынашивания ребенка.
Частые проблемы с почками при беременности
Постепенное увеличение размера матки приводит к сдавливанию мочеточников и затруднению оттока мочи. В зависимости от анатомических особенностей и положения плода, такая ситуация возникает на разных участках мочевыделительной системы. Повышается риск распространения бактерий, обостряются скрытые и вялотекущие инфекционные, воспалительные заболевания:
Обострение ощутимо с 15 недели беременности – в этот период чаще всего женщины начинают ощущать, что болят почки. Осложнения заболеваний несут угрозу и плоду, и матери, потому своевременная диагностика и профилактические обследования – залог того, что помощь будет оказана вовремя.
Симптомы проблем с почками у беременных
Во время вынашивания женщина должна особенно тщательно следить за своим самочувствием. Первые признаки проблем с почками у беременных легко пропустить, так как картина вынашивания отличается у каждой женщины. На какие симптомы стоит обратить внимание:
- повышение температуры тела;
- тошнота, рвота;
- отечность лица, рук, ног;
- ноющая боль в поясничной области или с одной пораженной стороны;
- усиление болезненности при ходьбе;
- трудности с мочеиспусканием;
- учащенные позывы в туалет.
Эта картина характерна и для беременности, потому часто женщины не обращаются к урологу за помощью. Профилактический осмотр и лабораторная диагностика помогут определить наличие инфекций, белка, сторонних примесей в моче и предотвратить осложнения.
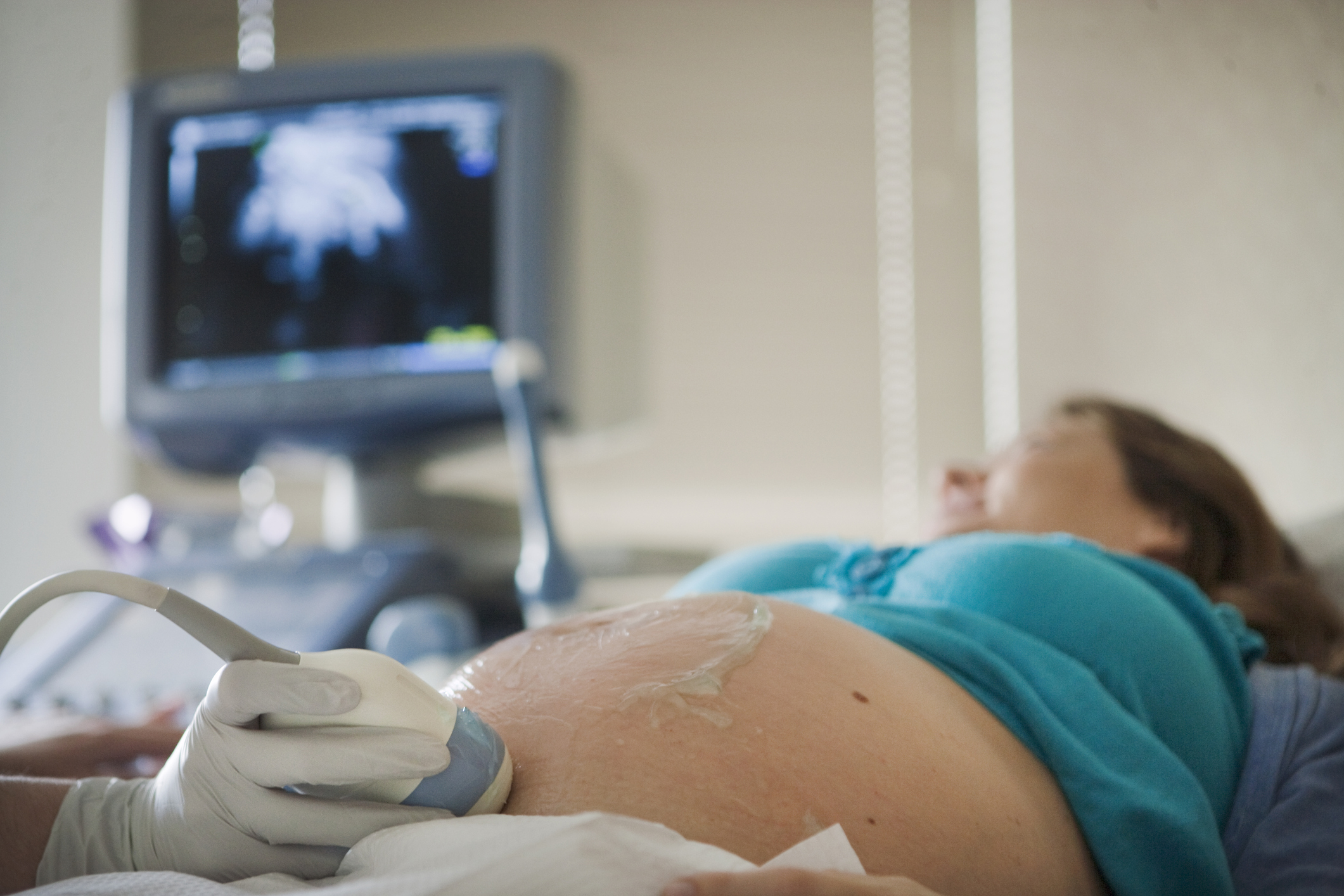
Диагностика и лечение почек у беременных
Для определения проблемы врач проводит осмотр и опрос – все симптомы нужно указывать, пусть они и сопровождают беременность у многих. Для подтверждения диагноза уролог или нефролог назначит такие исследования:
- общий анализ крови;
- общий анализ мочи;
- анализ мочи на содержание белка, крови;
- бактериологический посев;
- УЗИ почек.
Это базовый набор диагностических мероприятий, по результатам которых уже можно определить направление лечения. Терапия – только под руководством врача. Самостоятельный прием всевозможных травяных чаев, препаратов – это угроза для плода и здоровья беременной.
Что можно сделать
Обнаружив признаки, скорректируйте рацион питания. Из меню нужно исключить:
- острые, жареные блюда;
- копчености, колбасы;
- пряности;
- жирные наваристые супы;
- консервацию;
- маринады, соленья;
- майонез;
- горчицу, лук, чеснок;
- бобовые;
- газировку.
Диета при пиелонефрите почек у беременных прописывается врачом – он учтет триместр, общее состояние женщины и плода.
Специалисты Клиники урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова готовы прийти на помощь при первых симптомах болезни почек у беременных. Не откладывайте визит к врачу! Чем раньше диагностировано состояние, тем проще с ним справиться. Запишитесь на обследование и консультацию – все в одном учреждении для экономии времени.
Акопян Гагик Нерсесович — врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Источник
Мочегонные препараты и снижение веса
Как же хочется убрать лишние килограммы быстро! И кажется логичным принять мочегонную таблетку и «слить» 1,5-2 кг за пару дней! И многие делают так, особенно в преддверии какого-то важного события или открытия пляжного сезона.
Но, давайте, разберемся, так ли все просто.
Что такое мочегонные препараты?
Мочегонные препараты являются лекарствами и применять их без прямого назначения не следует.
Мочегонные препараты (диуретики) – настоящие лекарственные препараты. У них есть четко обозначенные, подтвержденные большими исследованиями показания. Они помогают лечить сердечную недостаточность, артериальную гипертонию, болезни почек, некоторые заболевания легких. Назначение диуретиков порой спасает жизнь.
Человеку с лишним весом врачом могут быть назначены препараты этой группы, если для этого есть медицинские показания – заболевания сердца, почек. В первые дни приема будет и желаемое снижение веса за счет удаления избыточной жидкости. Ключевое слово «избыточной».
Принцип работы мочегонных препаратов – увеличение выведения жидкости через почки, стимуляция их работы. По точке приложения диуретики разделяются на классы: петлевые, калийсберегающие, тиазидные, ингибиторы карбоангидразы, осмотические.
Что за собой влечет применение мочегонных препаратов?
Ни в одном руководстве к их использованию нет такого показания к применению, как «снижение веса». При этом есть перечень побочных действий и противопоказаний, связанных с потерей как жидкости, так и солей (калия, магния, натрия).
Бесконтрольный прием диуретиков опасен осложнениями:
- головная боль;
- головокружение;
- тошнота и рвота;
- судороги;
- сердцебиение;
- боли в мышцах;
- жажда.
Описаны даже смертельные исходы при непродуманном использовании препаратов этой группы.
Несмотря на то, что человек на 2-3 состоит из воды, считать ее лишней в большинстве случаев нельзя и пытаться «выгнать» в погоне за быстрым изменением цифры на весах особенно.
Подводя итог: все лекарственные формы мочегонных препаратов должны приниматься строго по назначению врача!
Если есть объективная причина снижать массу тела (а мочегонные часто используют пациенты с анорексией – без необходимости терять вес), то целью будет потеря жировой ткани. А любой «водувыводящий» метод никак не затронет эту самую ткань.
Эффективность мочегонных препаратов против избыточного веса
После приема мочегонных препаратов вес, действительно, уменьшается довольно быстро. Но также быстро возвращается снова.
Длительный прием препаратов этой группы без медицинских показаний чреват тяжелыми осложнениями. И никакое платье, в которое непременно нужно поместиться завтра, не стоит здоровья.
Волшебной таблеткой для стойкого снижения веса могут быть только адекватное питание и регулярная физическая нагрузка.
Лучшее лекарство против избытка веса — регулярные физические упражнения.
Что же делать, если признаки задержки жидкости все-таки есть: небольшая отечность кистей, лодыжек, становятся тесными к вечеру привычные туфли?
Такие явления часто встречаются в жаркую погоду, после соленой пищи, в предменструальный период.
Есть несколько естественных способов уменьшить количество жидкости в организме:
- Снизить потребление соли до 5-6г в день. Это значит, исключить сильносоленые продукты и блюда: колбасу, полуфабрикаты, готовые соусы, зрелые сыры, деликатесы, консервы, чипсы, маринованные и соленые овощи.
- Обеспечить достаточное количество белка в рационе. Белки в организме играют важную роль в обеспечении водного равновесия. В среднем, 1г белка на 1 кг веса в день – это включение белкового продукта в каждый основной прием пищи.
- Включать продукты, богатые калием и магнием. Эти микроэлементы предупреждают задержку воды. Фрукты, овощи, орехи и семечки, отруби – основные источники К и Mg.
- Адекватный питьевой режим – не меньше 6-8 стаканов в день. При дефиците питья возникает парадоксальная задержка жидкости, включается механизм защиты от обезвоживания и вода не выводится.
- Не увлекаться простыми углеводами (сладости, доступные крахмалы) – если на энергетические цели потрачены не все съеденные углеводы, они откладываются в печени и мышцах в виде гликогена. А каждый его грамм связан с 3 г воды. Конечно, количество запасов гликогена ограничено 600-800г, но это уже 2-2,5 л воды.
- Физические нагрузки, ходьба, тренировки – не только использую запас гликогена (уменьшая при этом количество связанной с ним жидкости), но и улучшают кровоток и выведение воды почками.
Чтобы не допустить накопления лишней жидкости полезно включать в диету продукты, обладающие мягким мочегонным действием. В основном он связан c солями калия, а также с другими, специфичными для каждого, компонентами, относящимся к полифенолам, антоцианам.
Употребление каких продуктов станет профилактикой нежелательных отеков:
- все виды капусты;
- бахчевые – дыни и арбузы;
- свежие огурцы;
- зелень петрушки, укропа, кинзы, сельдерея;
- клюква и брусника;
- лимон и имбирь;
- свекла, спаржа и чеснок.
Многие натуральные продукты можно использовать для регулировки водного баланса в организме, хотя у здорового человека организм с этим справляется самостоятельно.
Как еще можно наладить водный баланс в организме
Конечно, быстрого и заметного мочегонного эффекта при употреблении в разумных количествах они не окажут, это не лекарства. Но свой вклад в сохранение водного баланса внесут. А ломтики огурца и листья капусты можно даже прикладывать к проблемным отечным зонам — голени и нижним векам.
Относительно безопасно с мочегонной целью можно использовать различные травяные сборы. Они могут быть собраны самостоятельно или приобретены готовыми в аптеке. Научных доказательств их эффективности нет и работать они могут неодинаково у разных людей.
Мочегонным эффектом обладают:
- укроп – семена, листья, стебли;
- петрушка – листья и корни;
- ромашка – цветки;
- толокнянка – листья;
- брусника – ягоды и листья;
- хвощ полевой;
- крапива;
- череда.
- бссмертник – и много других.
Но даже в случае растительных препаратов нужно соблюдать рекомендованную дозировку, пропорции и принимать курсом не более 5-7 дней подряд.
Если все домашние средства испробованы, а отечность сохраняется или сопровождается другими симптомами (одышка, частое мочеиспускание и др.) – обязательно обратитесь к врачу, чтобы не пропустить более серьезную причину задержки жидкости.
Источник
Соли в моче. Норма и патология
Как реагировать, если у ребенка в моче повышен уровень солей? Во-первых, обратиться за консультацией к педиатру. Во-вторых, не паниковать. Потому что если те или иные соли появились в моче однократно, а других симптомов не отмечается, то стоит наладить питьевой режим ребенка и через некоторое время пересдать анализ.
Как наладить питьевой режим? Конечно, заставлять ребенка пить воду насильно не нужно. При жажде он сам попросит пить. Но стоит учитывать, что малыш может заиграться и забыть. Поэтому стоит периодически предлагать ему попить. Обращайте внимание на то, какую именно воду пьет ребенок, на ее состав.
Если же те или иные соли в моче появляются регулярно и в большом количестве, то в этом случае можно говорить о дисметаболической нефропатии. Иногда данное заболевание приводит в более старшем возрасте к мочекаменной болезни, а также к воспалительным заболеваниям в почках. Ситуация требует более тщательного внимания, выявления причин и, по возможности, их устранения.
Причины появления солей в моче:
- климатические (сухой и жаркий климат);
- особенности состава питьевой воды (высокая жесткость);
- повышенный уровень солнечной радиации;
- содержание микро- и макроэлементов во внешней среде (недостаток магния, йода, избыток кальция);
- несбалансированное питание (дефицит витаминов А, В6, РР, гипервитаминоз D, избыточное употребление некоторых продуктов, недостаточное употребление продуктов, содержащих ненасыщенные жирные кислоты, к примеру Омегу-3);
- нарушения питьевого режима;
- прием лекарств (например, сульфаниламидов, диуретиков, цитостатиков);
- воспалительные заболевания почек;
- наследственная предрасположенность.
Симптомы при солях в моче (кристалурии):
- боль в животе во время мочеиспускания;
- видимый осадок в моче, налет на горшке (который может плохо смываться);
- раздражение, покраснение и зуд в области наружных половых органов.
Для ребенка с дисметаболической нефропатией важен питьевой режим. Родители задаются вопросом, сколько же нужно пить? Мы подготовили для вас таблицу, в которой указаны нормы суточной потребности детей в воде.

Какие продукты провоцируют избыточное образование мочевых солей?
- крепкий чай;
- копчености;
- субпродукты;
- острый сыр;
- рыбные консервы;
- жирные сорта мяса
- все продукты с высоким содержанием щавелевых кислот (шпинат, инжир, какао, шоколад, щавель, ревень, портулак);
- алкоголь;
- хлебобулочные изделия.
Не стоит полностью отказываться от вышеперечисленных продуктов, просто ограничьте их количество!
Виды мочевых солей:
Оксалаты. Чаще всего встречаются в моче ребенка. Могут быть вызваны заболеваниями мочевыделительной системы, различными воспалениями, язвой желудка, отравлениями, а также переизбытком в рационе витамина С (цитрусовые, шоколад, щавель и т.д.) и недостатком прочих витаминов (Е, А, группы В).
Ураты. Внешне эти соли выглядят как осадок в моче темно-красного оттенка. Причиной повышенного содержания уратов в моче ребенка является неправильное питание – большое количество мяса, рыбных продуктов, бобовых, шоколада, а также недостаток жидкости в организме. Иногда наличие уратов свидетельствует о некоторых заболеваниях крови.
Фосфаты. Могут быть обнаружены в моче и при отсутствии заболеваний, например при переедании. При этом происходит нарушение уровня рН, кислотность мочи снижается, а содержание фосфатов растет. На количество этих солей влияет и рацион: обилие продуктов, богатых фосфором, злоупотребление щелочной минеральной водой.
Какой диеты придерживаться?
В зависимости от вида солей, преобладающих в осадке мочи, есть свои особенности в диете. Например, при фосфатурии не стоит налегать на молочные продукты, а вот при оксалатах и уратах продукты, содержащие кальций, наоборот, рекомендованы, особенно в первой половине дня.
Также стоит отметить, что в рационе питания должны присутствовать в достаточном количестве полиненасыщенные жирные кислоты, витамины В1, В6 и магний.
Ураты в моче (уратурия)
Перечень запрещенных продуктов:
- все субпродукты (почки, печень, мозги, сердце, желудочки и пр.), а также мясо молодняка (телятина, ягнятина, цыплята, поросята и т.д.) и рыба;
- мясные, грибные и рыбные наваристые бульоны (так как часть пуриновых оснований при варке переходит в бульон);
- жареная, копченая и соленая пища (колбасы, сосиски, соленые сыры);
- животные жиры (сало);
- овощи и фрукты с высоким содержанием органических кислот: щавель, листовой салат, шпинат, петрушка, зеленый лук, смородина, кислые яблоки и т.д.;
- сладости, шоколад, а также кофе и какао;
- алкогольные и слабоалкогольные напитки;
- бобовые;
- сдобные изделия (пирожки, булочки и т.д.).
Перечень разрешенных продуктов:
- молоко и продукты на его основе (творог, несоленый сыр, сметана и пр.);
- сладкие фрукты и ягоды (малина, земляника, клубника и т.д.);
- овощи и вегетарианские супы с ними: цветная капуста, картофель, кабачки, патиссоны, тыква, перец, морковь, огурцы;
- подсушенный черный и белый хлеб (вчерашней выпечки);
- количество соли уменьшают до шести-восьми граммов в день, а количество выпитой жидкости (при отсутствии противопоказаний) увеличивают до двух-трех литров.
Оксалаты в моче
Перечень строго запрещенных продуктов:
- продукты с высоким содержанием щавелевых кислот (шпинат, инжир, какао, шоколад, щавель, ревень, портулак);
- блюда с наличием жира, а также копченые, маринованные, острые, соленые и пряные продукты;
- сильно наваристые и жирные бульоны из птицы, рыбы и мяса;
- продукты, содержащие желатин (заливное, желе, студень, мармелад).
Перечень продуктов, количество которых необходимо ограничить:
- Овощи: помидоры, морковь, лук, свекла, зеленая фасоль, бобы.
- Мясо: говядина, курица, заливное, печень, треска. Прием мяса рекомендован только в первой половине дня, так как избыток животного белка окисляет мочу и способствует кристаллизации.
- Ягоды: черная смородина, черника, земляника, крыжовник.
- Сливочное масло.
- Кукуруза, бобы.
Перечень рекомендованных продуктов:
- фрукты, которые помогают выведению оксалатов из организма (груша, айва, кизил, яблоко, слива, виноград, бананы, абрикосы);
- продукты с высоким содержанием витамина В6 (гречка, ячневая крупа, перловка, пшено, пшеничный хлеб, печень);
- продукты с большим содержанием магния (отруби пшеницы, урюк, морская капуста, пшено, чернослив, овсянка);
- продукты с богатым содержание пектинов и клетчатки, огурцы, горох, капуста, бахчевые;
- кальций в диете не должен быть ограничен, но употреблять молочные продукты лучше в первой половине дня.
Фосфатурия
- приготовленные сладости (торты, шоколад, мармелад и прочее);
- жирное мясо и рыба, сало;
- острые закуски, соленья, студни;
- все без исключения молочные продукты.
Перечень продуктов, количество которых необходимо ограничить:
- овощи: тыква, бобовые, брюссельская капуста;
- ягоды: красная смородина, брусника;
- крупы: гречка, овес, кукуруза.
Перечень рекомендованных продуктов:
Источник